עומסי שיא בחדרי המיון ובמחלקות, תורים של חודשים לרופאים מומחים, מחסור כרוני ברופאים ואחיות – מערכת הבריאות הציבורית בישראל ניצבת בפני משבר מתמשך. הביקוש לשירותיה רק הולך וגובר, ואיתו מתעצמת תחושת הקריסה השקטה. מאחורי המספרים היבשים מסתתרים סיפורים של מטופלים שממתינים שעות על גבי שעות במסדרונות, ושל צוותים רפואיים שעובדים במסירות עד הקצה. האם המערכת הזו, שהייתה פעם מודל לחיקוי ביעילותה, מסוגלת עוד לעמוד בעומס? נצלול אל האתגרים הקשים, הנתונים המדאיגים והקולות מהשטח – וגם נכיר יוזמות חדשות שמנסות להביא תקווה לשינוי.
עומס שיא: משגרה לחרום במסדרונות בתי החולים
בוקר שגרתי בחדר המיון עלול להיראות כמו מצב חירום. עד השעה 11:15 עדיין ייתכן רוגע יחסי, אך תוך זמן קצר כבר מתמלאים כיסאות ההמתנה עד אפס מקום, ואמבולנסים משתרכים בפתח חדר המיון. מטופלים שהובאו באמבולנס ממתינים בכניסה בשל מחסור במיטות פנויות, ותורי הנבדקים הולכים ומתארכים. התמונה הזו חוזרת על עצמה בבתי חולים רבים בארץ – לא רק בשעות הלילה או בסופי שבוע, אלא גם באמצע יום חול עמוס. למעשה, ימי ראשון ידועים ככאלה שבהם העומס כבד במיוחד: רבים מנסים “לשרוד” את סוף השבוע בבית, וכשהכאבים לא חולפים – מגיעים למיון.
התפוסה במחלקות הפנימיות ובחדרי המיון חורגת בהרבה מהתקן. בדוח של משרד הבריאות נמצא כי התפוסה הממוצעת בבתי החולים הגיעה ל־111%, ובשעות הצהריים אף טיפסה לכ־150% . במצבי שיא דווח על תפוסה של 180%–200% בחדרי מיון מסוימים, עד כי הומלץ לציבור שלא להתקרב למיון אלא אם כן מדובר בסכנת חיים. המשמעות ברורה: בכל רגע נתון יש יותר חולים ממיטות פנויות, וה”זקנה במסדרון” – אותו סמל כואב של מערכת הבריאות – היא לא אנקדוטה חד־פעמית אלא מציאות יומיומית. תמונות של מטופלים שוכבים על אלונקות במסדרונות, ללא פרטיות וללא תנאים, הפכו מוכרות מדי.
בחורף המצב מחריף עוד יותר. התפרצויות שפעת קשות גורמות להצפה של בתי החולים. כך למשל במרץ 2024 התמודדו בתי החולים עם גל שפעת מהחמורים בחמש השנים האחרונות, בשילוב שיעורי התחסנות נמוכים – מה שהותיר מטופלים רבים ממתינים זמן ממושך במיון. מנהלי מחלקות פנימיות העידו שזהו “אחד מעונות החורף הקשות ביותר שנראו במערכת הבריאות” . בימי השיא באותה עונה, מעל 90% מהמיטות בפנימיות היו תפוסות בכל רחבי הארץ, ובכמה בתי חולים – כמו הלל־יפה בחדרה או בילינסון בפתח תקווה – התפוסה חצתה 120% ואף 130% . במצב כזה, חולים שמיועדים לאשפוז נשארים למעשה שעות רבות בחדר המיון בהמתנה למיטה פנויה במחלקה. ישנם דיווחים על מטופלים שהמתינו למעלה מ־30 שעות במיון עד שהועברו למחלקת אשפוז.
גם אירועי חירום לאומיים המחישו עד כמה המערכת דחוסה. במלחמת חרבות ברזל, למשל, הגיעו לבתי החולים בפועל יותר מ־1,450 פצועים ביום מתקפת הפתע – מספר בלתי נתפס בהיקפו עבור המערכת. המרכז הרפואי סורוקה בבאר שבע נאלץ לקלוט כ־700 נפגעים בגל הראשון (מתוכם כ־120 במצב קשה) – זאת כאשר בתרחישי הייחוס החמורים ביותר תוכנן בית החולים להתמודד עם עד 200 נפגעים “בלבד”. הצוותים הרפואיים תפקדו בגבורה, אך ברור שספיגה של אירועי ענק כאלה מתאפשרת רק הודות לאלתורים, שעות נוספות בלתי נגמרות וקריסת כל מה שאינו דחוף. מלחמה או מגפה קיצונית הופכות את חיי היומיום הקשים ממילא לקריטיים ממש, ודוח של מרכז טאוב הזהיר שהמערכת נכנסה למלחמה כשהיא כבר סובלת מתת־תקצוב ומחסור בכוח אדם.

התוצאה של כל אלה היא שגם בזמני “שגרה”, מערכת האשפוז שלנו פועלת במצב של אי־ספיקה. הרופאים והאחיות בחדרי המיון ובמחלקות הפנימיות מוצאים עצמם מתמרנים בין עשרות מטופלים בו־זמנית. “השילוב של מחסור באנשי צוות רפואי ועלייה בפניות לחדרי המיון מביא את אנשי הצוות והמטופלים לקצה גבול היכולת”, מתאר ד”ר מג’ד גועבה, רופא בכיר ברפואה דחופה. לדבריו, תחום המיון סובל כבר שנים ממחסור חמור בכוח אדם, והעבודה בו קשה וסיזיפית, לעיתים תחת איומים ואף מקרי אלימות מצד מטופלים מתוסכלים. במציאות הזאת, מטופלים יכולים לחכות גם 12 שעות לרופא בחדר המיון, ולעיתים כאמור אף יותר מכך עד שתימצא להם מיטת אשפוז. “המיון הומה אדם, כל המיטות תפוסות… העומס מטורף״, מספר גועבה, “וזו בעצם משמרת רגילה” .
שורשי הבעיה: מחסור בכוח אדם, תקציב ותשתיות
מה מוביל לעומסים הבלתי־נסבלים הללו? מומחים מצביעים על ליקויים מבניים מתמשכים: מחסור כרוני בכוח אדם רפואי וסיעודי, תשתיות אשפוז מצומצמות, וגידול בביקוש שאינו מדביק את ההיצע. ישראל אולי התברכה במערכת בריאות יעילה – תוחלת החיים מהגבוהות בעולם ביחס להוצאה נמוכה – אבל ההישג הזה הושג במחיר של “הרעבת” המערכת במשך שנים.
מבחינת כוח האדם, בישראל יש כיום כ־3.4 רופאים בלבד לאלף נפש, לעומת ממוצע של 3.7 במדינות OECD . הפער אינו עצום בכמות, אך הרכב כוח האדם מדאיג: אחד מכל ארבעה רופאים בישראל כבר עבר את גיל הפנסיה (67). המשמעות היא שגל פרישה נרחב צפוי בשנים הקרובות, מה שעלול להשאיר חלל גדול אם לא יוכשרו מספיק רופאים חדשים. אכן, בעשור האחרון עלה מספר הסטודנטים לרפואה (מ־1,200 בשנה לכ־2,000 בשנה מתוכנן עד סוף העשור) , אך עד שאלה יצטרפו כמומחים יעברו שנים. בינתיים, המערכת נשענת יותר ויותר על בוגרי חו”ל: כמחצית מהרישיונות החדשים לרופאים בישראל ניתנים לבוגרי לימודים מחוץ לארץ – נתון המעיד על כך שקיבולת ההכשרה המקומית פשוט לא הספיקה.
המצב חמור עוד יותר בתחום הסיעוד. לפי נתוני משרד הבריאות, בישראל יש רק 5.6 אחיות לאלף תושבים, לעומת 9.9 אחיות בממוצע ה־OECD . מדובר בפער של כ־40% לטובת המדינות המפותחות, שקשה לסגור בן לילה. המשמעות היא שפחות ידיים מטפלות ביותר חולים. אחות ישראלית מוצאת עצמה אחראית על מספר מטופלים רב יותר מאשר עמיתותיה בעולם, מה שתורם לשחיקה ולעזיבה של המקצוע. בתוכנית חומש ממשלתית הוגדר יעד שאפתני להעלות את יחס האחיות בישראל ל־7 לאלף (התקרבות לממוצע, אך עדיין מתחתיו) – אולם ייקח זמן ותקציבים לממש יעד זה.
בנוסף, מספר מיטות האשפוז בישראל נמוך מאוד ביחס לגודל האוכלוסייה. לכאורה, מערכת האשפוז הישראלית “רזה” ויעילה – אך הרזון הזה הוא בעיה כשהאוכלוסייה גדלה ומזדקנת. בישראל יש כ־2.9 מיטות אשפוז כלליות לאלף נפש, בעוד ממוצע ה־OECD הוא 4.3 מיטות. למעשה, בעשור האחרון מספר המיטות לנפש אף ירד בכ־10%, בשל קצב הוספת מיטות שאינו מדביק את גידול האוכלוסייה. כאשר יש פחות מיטות, כל מיטה מתחלפת מהר יותר – בישראל כל מיטה “מספיקה” לכ־66 אשפוזים בשנה, לעומת 41 בלבד בממוצע OECD. זה מסביר מדוע המחלקות תמיד בתפוסה מלאה – פשוט אין מספיק מקום לכולם. הפריפריה נפגעת אף יותר: בתי חולים באזורים מרוחקים לעיתים מסתמכים על תקנים מצומצמים יותר ועל רופאים מתמחים או מבוגרי חו”ל, מה שמקשה לספק מענה שווה בכל הארץ.

ולבסוף – התקציב. ההוצאה הלאומית על בריאות בישראל (ציבורית ופרטית יחד) היא רק כ־7.4% מהתמ״ג, לעומת 9.2% בממוצע במדינות המערב. המשמעות: עשרות מיליארדי שקלים פחות בשנה שמופנים לבריאות, בהשוואה למה שהיה אילו היינו משקיעים כמו מדינה מערבית ממוצעת. חלקה של הממשלה במימון אף הוא נמוך ביחס למקובל – סל הבריאות מכסה כ־68% מההוצאות, ושאר הנטל נופל על הביטוחים הפרטיים והאזרחים (הוצאה פרטית גבוהה מן הממוצע). תת־התקצוב המתמשך הביא לכך שהמערכת פועלת “על הקצה”: אין מספיק תקנים, אין תמריץ לפתוח עוד מיטות, ושדרוגים הכרחיים נדחים שוב ושוב.
פרופ’ אבישי אליס, יו”ר איגוד הרופאים הפנימיים, התריע בחורף 2023 ש”המצב עכשיו באמת מייאש – עומסים אדירים… תמונה מאוד קשה ובעייתית”. הוא אף השווה את גל התחלואה ל”אירוע רב־נפגעים” והעיד ש”לא הייתה שום היערכות לתרחיש הזה”. דברים דומים נשמעים כבר שנים: מנהלי בתי חולים מזהירים שהמערכת הגיעה לסף קריסה. כבר ב־2018 ביטא מנהל שיבא לשעבר, פרופ’ ארנון אפק, את האבסורד: “לא נכון ולא ראוי שאף חולה ישכב במסדרון” – ובכל זאת זה ממשיך לקרות. בשנת 2023 אמר גורם בכיר: “הגענו לסף תהום – אי אפשר להרעיב יותר את מערכת הבריאות”. לדבריו, כדי להגיע לרמת שירות מערבית נדרשים עוד כ־20 מיליארד ש”ח בשנה לתקציב הבריאות – שיוקדשו בין היתר לכך שכל חולה יאושפז בחדר ולא במסדרון, ושההמתנה לרופא לא תעלה על חודש . המסר ברור: בלי השקעה מסיבית במשאבים ובהון האנושי, הפער בין הביקוש הגדל לשירותי רפואה לבין היכולת לתת מענה – רק ילך ויתרחק.
המחיר האנושי: המתנות ממושכות, שחיקה ותחושת נטישה
הסטטיסטיקות הקרות מקבלות פנים כאשר שומעים את סיפורי המטופלים והצוותים. בעומס הנוכחי, לא רק איכות הטיפול עלולה להיפגע אלא גם כבוד האדם. קשישים שוכבים שעות ארוכות במסדרונות, חשופים לעיני כל, לעיתים ללא מלווה. משפחות נקרעות בין הדאגה לחולה לבין חוסר האונים מול המערכת. “אשפוז במסדרון נתפס כטראומטי ומשפיל״, הודו במחקרי שביעות רצון – גם אם הצוות מסור, התחושה היא של אזרחים סוג ב’. ועם זאת, לרוב החולים אין ברירה אלא לקבל זאת בהכנעה. “אין לנו שום טענה לצוות – הם עושים כמיטב יכולתם בתנאים כמעט בלתי אפשריים”, אמרה חולת לב אחת במהלך יום של המתנה במיון העמוס.
אחרים פחות סלחניים: “איפה שר הבריאות? שיבוא ויראה במו עיניו מבוגרים שממתינים שעות על גבי שעות לטיפול״, זעם תושב הקריות שהמתין כמעט 20 שעות בחדר המיון ברמב”ם. המקרה שלו, שתפס כותרות ב־2018, אינו יוצא דופן לחלוטין. גם כיום ישנם מטופלים שמדווחים על המתנות של חצי יום ויותר לקבלת טיפול. במערכת הציבורית, אפילו ברפואת מרפא (שאינה דחופה) ההמתנה יכולה להיות מורטת עצבים: נתוני משרד הבריאות מראים שהתורים לרופאים מומחים התארכו משמעותית. “יעל, בת 38 מפתח תקווה, נאלצה לחכות לא פחות משלושה חודשים לתור לכירורג שד בקופה״, דווח בתקשורת. בדיקה שגרתית הפכה לסאגה, ויעל סיפרה ש”ההמתנה פשוט מורטת עצבים… כל תור נקבע שלושה או ארבעה חודשים קדימה, זה מתסכל ומתיש״. תורים לנוירולוג יכולים להגיע לארבעה חודשים, לרופאי אף־אוזן־גרון לשלושה חודשים – בפרט באזורים עם מחסור במומחים. עבור החולים, ההמתנה הזו אינה מספר אלא כאב וסבל מתמשכים, וחרדה שמא המחלה תחמיר בזמן שהם “בתור”.
ומה עם אלו שאין ביכולתם להמתין? חלקם נאלצים לפנות למגזר הפרטי, לשלם מכיסם לאבחון מהיר או לניתוח פרטי, אם יש להם אמצעים. מי שלא – פשוט ממתין, או במקרים גרועים, מוותר. הרופאים מספרים על מטופלים שמגיעים לבסוף עם מצב בריאותי מידרדר כי חיכו זמן רב מדי לטיפול. “אנחנו לא פעם מאבדים חולים בגלל הצפיפות במיון״, התריע פרופ’ אליס. במילים בוטות יותר, העומס גובה גם חיי אדם: אנשים שלא ניצלו כי לא טופלו בזמן.
עבור הצוותים הרפואיים, המציאות הזו מובילה לשחיקה קשה. מתמחים ברפואה דחופה מעידים, “כל הזמן אנחנו מרגישים שיש הרבה יותר עומס ממה שהמערכת יכולה להכיל”. הם מתמודדים לא רק עם ריבוי מקרי חירום אלא גם עם מטופלים עצבניים ולעיתים תוקפניים. הייאוש וחוסר הסבלנות מובילים למקרי אלימות מילולית ופיזית כלפי רופאים ואחיות. “מגיעים מים עד נפש – ואז אנחנו גם מותקפים על לא עוול בכפינו”, תיארה אחות בחדר מיון הומה. ואכן, בעיתונים מדווח לעיתים קרובות על מקרים מצערים של תקיפת צוותים רפואיים בידי מלווים וכדומה. משרד הבריאות ניסה לנקוט צעדים להגברת הביטחון, אבל ברור שהגורם העיקרי לאלימות הוא מערכת שנמצאת בעצמה במצוקה.
העומס הבלתי נסבל הביא גם למחאות מתוך המערכת. רופאים בכירים בפנימיות התפטרו לאות אזהרה על תנאי האשפוז הירודים; המתמחים איימו בעזיבה המונית אם לא יקוצרו התורנויות (שכן 26 שעות במשמרת רק מחמירות את השחיקה); ואיגוד מנהלי בתי החולים הצביע שוב ושוב על “שברי הכלים במסדרון”. גם בדוחות רשמיים, כמו דוח מבקר המדינה, חזר המסר: זמני ההמתנה הארוכים והצפיפות הם תוצאה של מדיניות שלא שמה את בריאות האזרח בעדיפות הראשונה.
ועדיין, בתוך כל התמונה הקודרת הזאת, אי אפשר שלא להתפעל מרוחם של רבים בציבור ובמערכת. ישנם מטופלים שמגלים הבנה וסבלנות למרות הכל – כמו אותם מרבית מטופלי רמב”ם ב־2018 שהבינו שהצוות “עושה כמיטב יכולתו”. וישנו הצוות הרפואי עצמו, שממשיך לטפל במסירות למרות התנאים. אך ברור לכולם: אי אפשר לבסס מערכת בריאות על סבלנות אין־קץ וכוח סבל. המטוטלת נמתחת עד דק, והשאלה היא לא אם היא תיקרע, אלא מתי.
חזית השינוי: רפורמות, טכנולוגיה ויוזמות מהשטח

נוכח המציאות הקודרת הזאת, גוברת ההכרה בצורך בשינויים משמעותיים. המדינה ומערכת הבריאות ניסו בשנים האחרונות לגבש פתרונות – חלקם ברמת שינויי מדיניות ואחרים, בעזרת יוזמות חדשניות של המערכת. הכל כדי להקל באופן מיידי על המצוקה. אולם אף אחת מהן לא הובילה לפתרון משמעותי. למזלנו, דווקא יוזמות פרטיות מצליחות לשנות את התמונה מקצה לקצה.
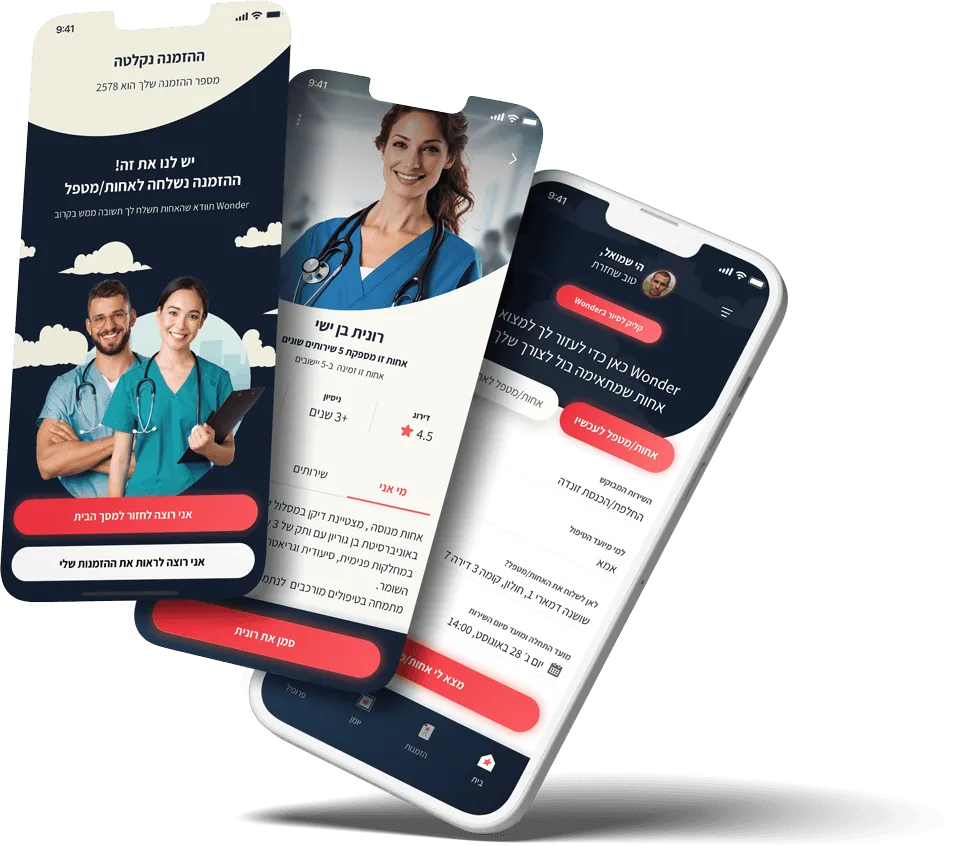
אל מול האטיות של מנגנוני המדינה, צומחות יוזמות פרטיות וטכנולוגיות שמציעות פתרונות מיידיים בשטח. סטארט־אפים בתחום הבריאות בישראל מנסים לחבר בין ביקוש להיצע בדרכים חדשות ויעילות. אחת היוזמות הבולטות שעלו לאחרונה לכותרות היא Wonder – אפליקציה חדשנית המחברת בלחיצת כפתור בין מטופלים הזקוקים לטיפול בבית לבין אחיות ואחים מוסמכים.
היוזמה נולדה מתוך מצוקה אישית: בן משפחה שחיפש אחות פרטית שתשגיח על אמו ולא הצליח למצוא – הבין עד כמה קשה לאתר כוח סיעודי זמין ומקצועי מחוץ למערכת האשפוז. Wonder הופכת את המשימה הזו לפשוטה ונגישה: מי שזקוק, למשל, לעירוי בבית, טיפול בפצע, מתן תרופות, ליווי לאחר ניתוח או אפילו השגחה לילית – יכול להזמין אחות מוסמכת ומנוסה ישירות לביתו, בזמן ובמועד הנוחים לו.
כיום רשומים ב־ Wonder מעל אלף אחים ואחיות מכל רחבי הארץ והפעילות מתבצעת בפריסה ארצית מלאה. כאשר, כולם בשירות מחזיקים ברישיון וניסיון עשיר ממערכת הבריאות הציבורית, ועברו תהליך סינון קפדני. המערכת של Wonder מטפלת בכל ההיבטים הלוגיסטיים: החל מעלות שקופה ותשלום מאובטח, דרך ביטוח אחריות מקצועית ועד טיפול בנושא המיסוי – כך שהמטופל והמטפל יכולים להתמקד בטיפול עצמו בלבד.
יוזמה כמו Wonder נותנת מענה חשוב למשפחות שזקוקות להשגחה סיעודית קצרה או טיפול נקודתי, ומהווה אלטרנטיבה נגישה ומקצועית ומונעת אשפוז מיותר או לגיוס כוח אדם בלתי מוסמך.
היא אינה תחליף לרפואה דחופה או לאשפוז, אך מהווה גשר חיוני שיכול לצמצם את הפער ולהביא את הרפואה אל הבית. מעבר לכך, Wonder תורמת גם למעמד הסיעוד בישראל – ומאפשרת לאחיות ואחים מנוסים להעניק טיפול עצמאי בקהילה, להשתכר בהתאם, וליהנות מגמישות מקצועית – בדומה לרופאים במגזר הפרטי. כך מרוויחים כולם: המטופלים – שמקבלים טיפול אישי וזמין בביתם, והצוותים – שזוכים בהזדמנות לצמיחה מקצועית משמעותית.
יוזמות טכנולוגיות נוספות בתחום הבריאות כוללות מערכות בינה מלאכותית לניהול תורים ולקיצור בירוקרטיה, אפליקציות תזכורת למטופלים לבדיקות מנע (כדי להפחית עומסים בעתיד על ידי גילוי מוקדם), ופלטפורמות לשיתוף ידע רפואי בין רופאי משפחה למומחים ללא צורך בהפניה פורמלית. חלק מהדברים כבר קורמים עור וגידים בקופות: למשל “התייעצות אונליין” עם רופא מומחה עבור רופאי משפחה, שמונעת לעיתים את הצורך לשלוח את המטופל עצמו למומחה. המגמה הכללית היא העברת כובד משקל אל הקהילה והבית – שם עדיין יש קצת מרחב נשימה – והפחתת העומס מהמרכזים הרפואיים. גם משרד הבריאות הכיר בכך בתוכניתו האסטרטגית “בריאות 2030”, המדגישה את חיזוק הטיפול בקהילה, הקמת מרכזי רפואה דחופה (מרפאות “טרם” וכד’) כחלופה לחדרי מיון, ועידוד חדשנות דיגיטלית.
האם כל אלו יספיקו כדי לתת מענה לביקוש הגובר? התשובה מורכבת. בטווח הקצר, צעדים נקודתיים כמו אשפוזי בית או אפליקציות הזמנת אחות אכן מקלים על מקרים מסוימים ומפנים קצת מקום. גם רפואה מרחוק הפכה מכלי נחמד להכרח, והיא בהחלט חוסכת ביקורים מיותרים. ואולם, כשמביטים על התמונה הגדולה – האוכלוסייה בישראל צומחת במהירות (כ־2% בשנה, מהגבוהים במדינות המערב) ומזדקנת בהדרגה. הביקוש לשירותי בריאות רק ימשיך לעלות עם השנים, בקצב מהיר. כדי להתמודד באמת, תידרש השקעה מסיבית ומתמשכת: עוד מיטות, עוד קליניקות, עוד רופאים ואחיות, ציוד חדיש בכל בית חולים – וכל זה תוך שיפור תנאי העבודה כדי שהכוח האדם יישאר במערכת הציבורית.
מבט קדימה: בין משבר לתקווה
מערכת הבריאות הציבורית של ישראל עומדת כיום על פרשת דרכים. מצד אחד, האתגרים אדירים: חדרי המיון עמוסים לעייפה, מחלקות מתפקעות, תורים ארוכים מתמיד, ועובדים תשושים. התחושה הרווחת – בקרב חולים, רופאים וגם מנהלים – היא שהגענו לקצה היכולת. לא מדובר בתחושת “זאב זאב” מוגזמת, אלא במציאות מגובה נתונים וראיות. וכאשר ההתרעות מגיעות מכל עבר (מהתקשורת, מארגוני הרופאים, מדוחות מחקריים של מרכז טאוב ומבקר המדינה ואפילו מבכירי משרד הבריאות עצמם), קשה להמשיך להתעלם.
אבל מצד שני, בתוך המשבר טמונים גם זרעי תיקון. העובדה שהנושא עלה למודעות ציבורית גבוהה – למשל, מחאת המתמחים קיבלה תמיכה אדירה מהציבור, וסיפורי “הזקנה במסדרון” מעוררים דיון סוער ברשתות – יכולה ללחוץ על מקבלי ההחלטות לבצע שינוי. כבר היו תקדימים בעבר: משברים במערכות אחרות (כמו מערכת החינוך) הובילו לתוכניות לאומיות מקיפות. ייתכן שגם בבריאות נראה “תוכנית הצלה” שתגובש ותיושם, במיוחד אם הלחץ הציבורי יימשך. שרי בריאות בעבר ובהווה הכירו בכך שיש בעיה מבנית. אחד מהם אף ציין ש”אם לא נשקיע עכשיו – בעוד עשור נתגעגע למצב הנוכחי, גרוע ככל שיהיה”.
בנוסף, רוח החדשנות הישראלית עשויה להיות קלף מנצח. ישראל היא מעצמת הייטק, ואם אותה מחשבה יצירתית ותעוזה יכוונו לפתרונות בריאות – התוצאות יכולות להיות מדהימות. יוזמות כמו Wonder ואחרות מראות שכשיש צורך אמיתי, יזמים ימצאו דרך לענות עליו. אין סיבה שתחום הרפואה יהיה שמרני וכבד לנצח; הוא כבר משתנה לנגד עינינו. ייתכן שבעתיד הלא רחוק ביקור שגרתי במרפאה יהיה חריג – מרבית הטיפולים והבדיקות יתבצעו בבית המטופל, במכשור נייד, עם אחות שמגיעה עד אלינו או בייעוץ וידאו מידי. הדבר יקל מאוד על בתי החולים ויחזיר אותם לתפקד כמוקדי טראומה ומרכזי מצוינות למקרים המורכבים באמת, במקום לטפל בהכל.
לבסוף, יש לזכור שמערכת הבריאות הציבורית בישראל, על כל קשייה, נחשבה לאורך השנים לאחת היעילות והטובות בעולם. יחס העלות־תועלת שלה הוא מהגבוהים ב־OECD , והיא השיגה הישגים כבירים בתחום מניעת התמותה שניתנת למניעה. במילים אחרות, בתוך המערכת הפגועה הזו פועלים אנשים ומנגנונים שמצליחים לחולל ניסים של ממש מדי יום. אם רק יקבלו את החיזוק הראוי – תקציבים, כוח אדם, חיזוק מוראלי – ייתכן שניתן יהיה להפוך את המגמה.
אז האם המערכת מסוגלת להתמודד עם הביקוש הגובר? התשובה תלויה בנו – בהחלטות המדיניות שנקבל, בסדרי העדיפויות כחברה, ובנכונות לאמץ שינויים. כרגע, נראה שהיא בקושי נושמת; אך עם הזרמת חמצן בדמות משאבים ורפורמות נבונות, ועם אימוץ רעיונות חדשניים שמתחילים להוכיח את עצמם בשטח, ניתן לעבור ממצב של כיבוי שרפות למהלך של ריפוי והבראה. הביקוש רק ילך ויגדל, אבל אם המערכת תגדל איתו – ייתכן שיום אחד נדבר על “הזקנה במסדרון” כזיכרון היסטורי רחוק ולא כמציאות עכשווית. זו משימה אפשרית – אם רק נפעל עכשיו, בנחישות, לטפל במערכת שאמורה לטפל בנו. עד אז, אנחנו שמרנו את Wonder במועדפים.

תגובות
כדי להשאיר תגובה, יש להתחבר לחשבון
התחברות | הרשמה